Har du noensinne hørt om at noen med leverproblemer faktisk har to autoimmune sykdommer samtidig? Det skjer. Og det er ikke sjelden. Når en person har tegn fra både Primary Biliary Cholangitis (PBC), Primary Sclerosing Cholangitis (PSC), og Autoimmune Hepatitis (AIH), snakker vi om et autoimmune overlap syndrom. Det er ikke bare en tilfeldig kombinasjon av symptomer - det er en kompleks, men viktig diagnose som kan endre hele behandlingsplanen.
Hva er PBC, PSC og AIH?
PBC, PSC og AIH er alle autoimmune leversykdommer, men de angriper leveren på ulike måter. PBC angriper de små gallekanalene. Når disse blir ødelagt, kan galle ikke flyte fritt ut av leveren - og det fører til skade. PSC gjør det samme, men i større gallekanaler, og ofte sammen med tarmproblemer som kolitt. AIH er annerledes: den angriper selve levercellene, og får dem til å bli inflammasjon og ødelegge seg selv.
Det er lett å forveksle dem. PBC og PSC viser ofte høye verdier i en blodprøve for alkalisk fosfatase (ALP) og γ-GT - tegn på at galle ikke flyter som den skal. AIH viser høye verdier i transaminaser (ALT og AST), som er tegn på at levercellene er skadet. Men når disse overlapper, blir det vanskelig å si hvilken sykdom som er hovedsakelig.
Hva er et overlap syndrom?
Et overlap syndrom skjer når en person har kliniske, laboratorie- og histologiske tegn fra minst to av disse sykdommene samtidig. Den mest vanlige kombinasjonen er AIH og PBC. Studier viser at 1-3 % av alle PBC-pasienter har tegn fra AIH, og opptil 7 % av AIH-pasienter har tegn fra PBC. Noen studier har funnet opptil 19 % hos PBC-pasienter med atypiske tegn.
Det er ikke bare en teori - det er en virkelig diagnose. Men den er vanskelig. For eksempel: hvis du har høye ALP-verdier og AMA-antistoffer (typisk for PBC), men også høye IgG og ANA-antistoffer (typisk for AIH), så er det stor sjanse for overlap. Og det er ikke bare blodprøver. En leverbiopsi viser ofte både ødelegging av gallekanaler (PBC) og interface hepatitis (AIH) i samme vev.
PSC og PBC sammen? Det er ikke bevist. Selv om noen tilfeller har blitt rapportert, finnes det ingen gyldige diagnostiske kriterier for dette. Det er ikke en reell overlap - det er mest sannsynlig en feilfortolkning eller en sjelden variant.
Hvordan diagnostiseres det?
Det er ikke nok med én blodprøve. Du må se på hele bildet. For PBC kreves to av tre ting: høy ALP, AMA-antistoffer (eller sp100/gp210 hvis AMA er negativ), og histologiske tegn på gallekanal-skade. For AIH bruker man en scoringssystem som tar hensyn til IgG-nivå, antistoffer som ANA og SMA, og leverbiopsi som viser interface hepatitis.
Hvis du har to av disse kriteriene for PBC og to for AIH - da er det en overlap. Det er ikke en offisiell standard, men det er det som brukes i klinisk praksis. Og det er viktig. Fordi behandlingen endres helt.
Hva skjer hvis du bare behandler én sykdom?
Det er her det blir farlig. Hvis du bare gir en pasient med AIH-PBC overlap ursodeoksykolsyre (UDCA) - som er standard for PBC - så vil leveren fortsatt bli angrepet av AIH. UDCA hjelper ikke mot inflamasjonen i levercellene. Og hvis du bare gir steroider og azathioprin - som brukes mot AIH - så vil gallekanalene fortsatt ødelegges, og leveren kan gå i cirrhose.
Studier viser at 30-40 % av pasienter med overlap syndrom ikke svarer på UDCA alene. De trenger både UDCA og immunhemmende medikamenter. Det er ikke en valg - det er en nødvendighet. En pasient med AIH-PBC overlap må ha en kombinasjon. Det er som å behandle to sykdommer på en gang.
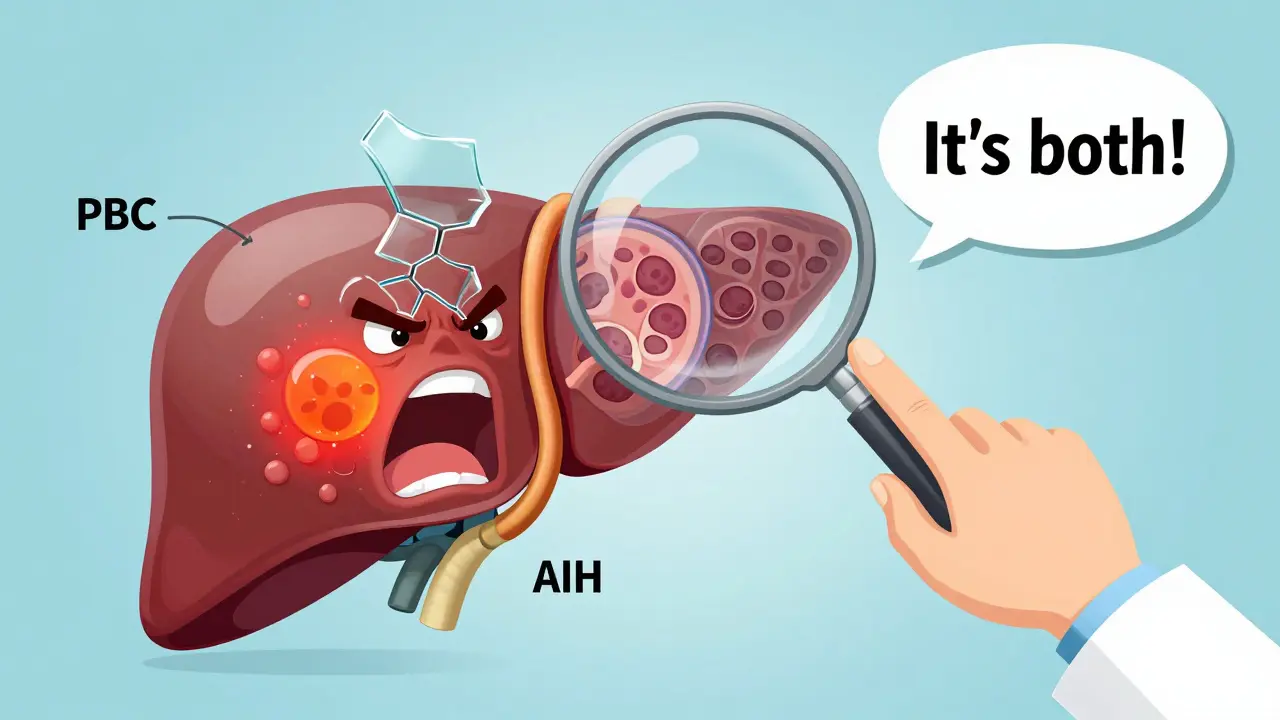
Hvordan ser det ut i praksis?
Tenk på en 42-årig kvinne med utmattethet, huden gult, og høye ALP-verdier i fem år. AMA er positiv - det ser ut som PBC. Men så blir ALT og AST også høye. IgG er oppover. ANA er positiv. Leverbiopsi viser både gallekanal-skade og inflamasjon i levercellene. Her er det ikke bare PBC. Det er AIH-PBC overlap.
Hun får UDCA for å beskytte gallekanalene. Og hun får prednisolon og azathioprin for å slå ned inflamasjonen i levercellene. Hvis hun bare hadde fått UDCA, ville hun hatt risiko for å utvikle cirrhose på 5-7 år. Med kombinasjonen, kan hun leve et normalt liv.
En annen pasient, en 35-årig mann, hadde høye transaminaser i tre år. Han hadde ingen AMA. Men han hadde ANA, SMA, og høy IgG - det så ut som AIH. Men da han fikk leverbiopsi, viste den små gallekanal-skader. Det var ikke bare AIH. Det var AIH med PBC-tegn. Han måtte også få UDCA.
Hva med PSC?
PSC er en annen verden. Den er ofte forbundet med inflammatorisk tarmsykdom, og den er vanskeligere å behandle. Det finnes ingen god medisin for PSC. UDCA hjelper ikke like godt som ved PBC. Og det er ingen dokumenterte tilfeller av et sannt PSC-PBC overlap. Hvis en pasient har tegn fra begge, er det mer sannsynlig at de har to separate sykdommer - eller at det er en feil tolkning.
Men PSC og AIH? Det er mulig. Det er sjeldent, men det har blitt rapportert. Da må du behandle begge - immunhemmende medikamenter for AIH, og overvåking for PSC. Men det er ikke en standard kombinasjon. Det er en nokså ny og usikker diagnose.
Hvorfor er det vanskelig å diagnostisere?
Fordi symptomer er generelle. Utmattethet, leddsmerte, hudjukk - det kan være alt. Og mange leger ser ikke på det som et overlap. De ser på én sykdom, og stopper der. I kommunale helsetjenester, er feil诊断en (misdiagnosis) på 15-20 %.
Det krever en lege som vet hva han leter etter. Det krever en leverbiopsi når det er usikkert. Det krever at du ikke bare ser på AMA, men også på IgG, ANA, SMA, ALP, ALT, AST - og hvordan de forholder seg til hverandre.

Hva skjer hvis det ikke blir oppdaget?
Ubehandlet, går cirrhose inn i 30-40 % av tilfellene innen 10 år. Det er like høy risiko som ved PBC eller AIH alene. Og det er ingen forskjell i risiko for leverkreft. Det er ikke noe som bare går bort. Det vokser.
En pasient som ikke får riktig behandling, kan ende opp med levertransplantasjon tidligere enn forventet. Og det er ikke bare en operasjon - det er en livsvarig forandring.
Hva er fremtiden?
Forskere i Europa og USA jobber nå med å lage standardiserte diagnostiske kriterier for overlap syndromer. Det forventes at nye retningslinjer kommer i 2024-2025. Det er en nyttig utvikling. Fordi vi begynner å se disse sykdommene ikke som separate, men som en spektrum - en gradvis overgang fra én til en annen.
Det er ikke lenger: enten PBC eller AIH. Det er: PBC med AIH-tegn. Og det betyr at vi må behandle det som én sykdom med to ansikter.
Hva bør du gjøre hvis du tror du har et overlap syndrom?
- Ikke la det gå i året. Hvis du har høye ALP og høye transaminaser, spør etter en leverbiopsi.
- Få testet for AMA, ANA, SMA, IgG og IgM - ikke bare én av dem.
- Sørg for at du får sett av en leverspesialist. Ikke bare en allmennlege.
- Hvis du har PBC og har høye transaminaser, så spør om AIH er en mulighet.
- Hvis du har AIH og har høye ALP, så spør om PBC kan være med.
Du har ikke bare én sykdom. Du har en kombinasjon. Og den må behandles som sådan.
Er det vanlig med overlap syndromer mellom PBC og AIH?
Ja, det er den mest vanlige kombinasjonen. Studier viser at 1-3 % av PBC-pasienter og opptil 7 % av AIH-pasienter har tegn fra begge. Noen studier rapporterer opptil 19 % hos PBC-pasienter med atypiske tegn. Det er ikke sjeldent - det er en diagnose som legene bør tenke på.
Kan PBC og PSC oppstå samtidig som et sannt overlap syndrom?
Nei, det er ikke bevist. Selv om enkelte tilfeller har blitt rapportert, finnes det ingen gyldige diagnostiske kriterier, og forskere mener det ikke finnes et sannt overlap mellom disse to. Det er mer sannsynlig at det er to separate sykdommer, eller en feil tolkning av symptomer.
Hva er behandlingen for AIH-PBC overlap?
Denne kombinasjonen krever to behandlinger: ursodeoksykolsyre (UDCA) for å beskytte gallekanalene, og immunhemmende medikamenter som prednisolon og azathioprin for å stoppe inflamasjonen i levercellene. Bare én av dem vil ikke holde sykdommen under kontroll. Cirka 30-40 % av pasientene svarer ikke på UDCA alene.
Hvorfor er leverbiopsi viktig ved overlap syndrom?
Fordi blodprøver alene ikke er nok. En leverbiopsi viser om det er både skade på gallekanalene (som i PBC) og inflamasjon mellom levercellene (som i AIH). Det er den eneste måten å bekrefte overlap-diagnosen på med sikkerhet. Det er ikke alltid nødvendig for PBC alene - men det er kritisk når overlap er mistenkt.
Hva skjer hvis overlap syndrom ikke behandles riktig?
Risikoen for cirrhose øker til 30-40 % innen 10 år, og risikoen for leverkreft øker også. Pasienter som bare får behandling for én del av sykdommen, for eksempel bare UDCA, vil fortsatt utvikle skade fra den andre delen. Det kan føre til tidlig levertransplantasjon og langvarig helseproblem.

Gro Mee Teigen
Det er jo så enkelt egentlig: høy ALP + høy ALT = du har to sykdommer, ikke én. Men neida, legene ser bare på én tall og sier "det er PBC, gå hjem". Da blir jeg bare glad for at jeg ikke er pasient her.